Травма спинного мозга
Выполняется хирургическая операция, направленная на разрушение интрамедуллярной кисты и заполнение дефекта фибриновым гелем, содержащим низкодифференцированные (стволовые) клетки. Дальнейшее лечение включает одну или несколько субарахноидальных клеточных трансплантаций.
Первоначальный этап лечения занимает 20-25 дней. Схема последующего лечения строится в зависимости от изменений в неврологическом статусе пациента. Лечение проводится в условиях нейрохирургического отделения.
Трансплантированные клетки продуцируют нейротрофические факторы, стимулирующие аксональный рост, а также непосредственно участвуют в восстановлении нарушенных нервных коммуникаций.
Клеточный трансплантат проходит 3-уровневое тестирование, которое включает в себя два иммуноферментных анализа и одно ПЦР- тестирование.
Возможны хирургические осложнения. В отдаленном периоде осложнений не зарегистрировано.
Клеточная технология лечения спинальной травмы
В ЦИКТ разработана оригинальная технология лечения спинальной травмы, основанная на трансплантация незрелых (стволовых) клеток непосредственно в место повреждения спинного мозга (патент РФ № 2195941). Специальные исследования позволили определить комбинацию клеток оптимальную для запуска процессов репарации нервной ткани. Технология лечения состоит из трех этапов. На первом этапе жизнеспособные клетки помещаются в специальный гель, создающий благоприятное микроокружение для клеточного роста. На втором этапе выполняется операция, обеспечивающая доступ к дефекту спинного мозга (см. рисунок 1).
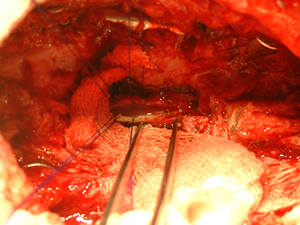
Рисунок 1. Вскрытие внутримозговой кисты и выделение дефекта спинного мозга.
На заключительном этапе, дефект спинного полностью заполняется клеточным трансплантатом (см. рисунок 2).
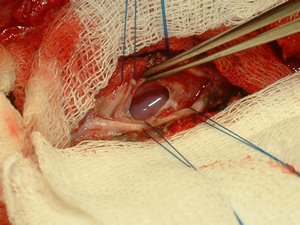
Рисунок 2. Заполнение дефекта спинного мозга клеточным трансплантатом.
Дальнейшее лечение включает в себя субарахноидальные клеточные трансплантации, назначение которых усилить клинический эффект трансплантационного лечения.
В настоящее время трансплантационное лечение проведено 122 пациентам.
Степень неврологических нарушений оценивалась по международной шкале ASIA.
Исходно у 60% тяжесть поражения спинного мозга соответствовала степени «A» и характеризовалась полным нарушением всех видов чувствительности и двигательной активности ниже уровня спинального повреждения. К моменту начала трансплантационного лечения давность заболевания варьировала от нескольких месяцев до 5 лет.
Результаты лечения пациентов со сроком наблюдения не менее 2 лет показаны в таблице 1.
Таблица 1. Результаты лечения пациентов.
| Исходный неврологический статус (до лечения) | Неврологический статус после лечения (% пациентов) | |||
|---|---|---|---|---|
| A | B | C | D | |
| A (73 пациента - 100%) | 31% | 48% | 18% | 3% |
| B (49 пациентов -100%) | - | 78% | 22% | - |
A — полное нарушение двигательных и чувствительных функций ниже уровня повреждения;
B — полное нарушение двигательных функций (возможно наличие сократительной активности в отдельных мышцах), неполное нарушение чувствительные функции ниже уровня повреждения;
С — неполное нарушение двигательных и чувствительных функций ниже уровня повреждения, в большинстве мышц сила менее 3 баллов;
D — неполное нарушение двигательных функций, в большинстве мышц сила более 3 баллов.
Согласно полученным данным, неврологические улучшения разной степени выраженности отмечаются более, чем у половины пролеченных пациентов. Известно, что при стандартных методах лечения восстановление функций спинного мозга обычно прекращается через 1 год после травмы. Обусловленные клеточной терапией улучшения неврологического статуса пациентов начинают появляться, как правило, не ранее, чем через 6 месяцев и развиваются постепенно в течении длительного периода времени (3 лет и более). Поэтому, приведенные данные не являются окончательными, они будут меняться с течением времени. Эффекты трансплантационного лечения являются устойчивыми — случаев их реверсии отмечено не было. Осложнений, связанных с функциональной активностью трансплантированных клеток, зарегистрировано не было.
Таким образом, клеточная технология открывает новые возможности для эффективного лечения пациентов с последствиями спинальной травмы, которые с позиции стандартной медицины считаются инкурабельными.
Примеры применения клеточной технологии приведены ниже.
Пациент А, 31 год, во время прыжка с парашютом получил позвоночно-спинномозговую травму на уровне Th12-L1. Давность травмы к моменту начала трансплантационного лечения 1.5 года.
Состояние до трансплантационного лечения: нижний парапарез (отсутствие самопроизвольных движений, сила до 2 баллов); глубокое нарушение всех видов чувствительности с уровня паховой складки; нарушение функций тазовых органов.
Лечение: операция (разрушение кисты и имплантация клеточного трансплантата) плюс 1 субарахноидальная клеточная трансплантация.
Через 6 месяцев после лечения: все виды чувствительности и функции тазовых органов восстановлены, пациент самостоятельно осуществляет сгибание в тазобедренных и коленных суставах обеих ног и удерживает их в согнутом положении (см. рисунок 3).

Рисунок 3. Пациент А самостоятельно осуществляет сгибание ног и удерживает их в согнутом положении.
По данным нейромиографии в нижних конечностях регистрируется появление отчетливой проводимости биопотенциалов (см. рисунок 4).
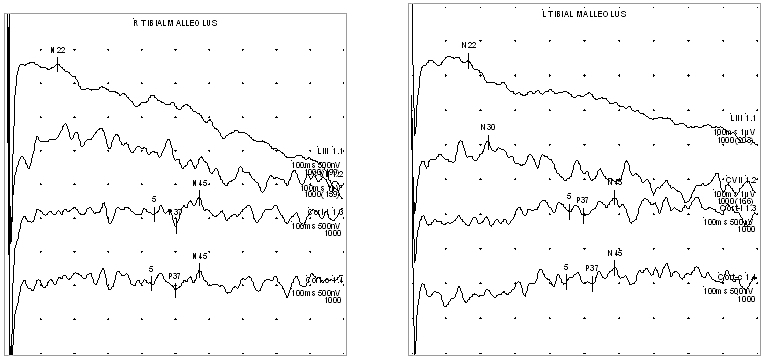
Рисунок 4. Электромиографическое исследование нижних конечностей пациента А.
Пациент З, 24 года, во время падения с высоты получил травму спинного мозга на уровне сегмента С7. Давность травмы к моменту начала трансплантационного лечения 2 месяца.
Состояние до трансплантационного лечения: верхний парапарез (сила в дистальных отделах рук до 2 баллов), нижняя вялая параплегия; нарушение всех видов чувствительности с Th1 сегмента по проводниковому типу; мочеиспускание через цистостому. Режим — постоянно постельный. По данным МРТ: cпинной мозг на уровне С3- Th3 сегментов истончен, его оболочки утолщены, непрерывность сохранена; на уровне С7 сегмента визуализируется интрамедуллярная киста размером 1.0 × 0.2 см; (см. рисунок 5 A).
Лечение: операция (разрушение интрамедуллярной кисты и имплантация клеточного трансплантата в дефект спинного мозга) плюс 2 cубарахноидальные клеточные трансплантации.
Через 120 дней после трансплантационного лечения по данным МРТ в месте, где ранее визуализировалась киста, были видны участки различной плотности (см. рисунок 5 B). Возможно, эти участки являлись видимым проявлением регенеративной активности трансплантированных клеток. Через 4 года видимых признаков повреждения спинного мозга обнаружено не было (см. рисунок 5 C)
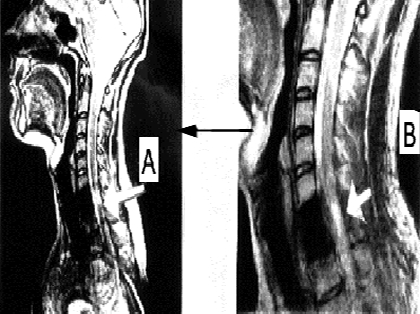
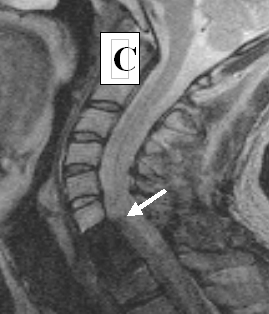
Рисунок 5. (А, B, C). МРТ - изображение пациента З до лечения (А), через 4 месяца (В) через 4 года (С) после трансплантационного лечения.
Изменения в неврологическом статусе пациента развивались постепенно в течение 4 лет (см. таблицу 2).
Таблица 2. Динамика изменений в неврологическом статусе пациента З.
| Время после лечения (годы) | Клинические признаки | ||||
|---|---|---|---|---|---|
| Сила в кистях (балл) | Объем движений в пальцах кисти | Объем движений в ногах | Уровень болевой чувствительности | Мочеиспускание | |
| 0.5 | 2 | Нет | Нет | Th 2-Th3 | Недержание |
| 1 | 2 | Сгибание, разведение | 1 палец правой стопы | Th 6-7, мышечно-суставное чувство | Контролирует в диапазоне 3-4 часов |
| 2 | 3-4 | Сгибание, разведение | Сокращение отдельных групп мышц бедер | Полное восстановление всех видов чувствительности | Полное восстановление функции |
| 4 | 5 | Полный объем | Сокращения мышц голени | Полное восстановление всех видов чувствительности | Полное восстановление функции |
В конечном итоге: все виды чувствительности восстановлены; функции тазовых органов полностью контролируемые; сила в дистальных отделах рук 5 баллов c обеих сторон; присутствует двигательная активность в нижних конечностях: пациент может стоять и передвигаться с опорой (см. рисунок 6).
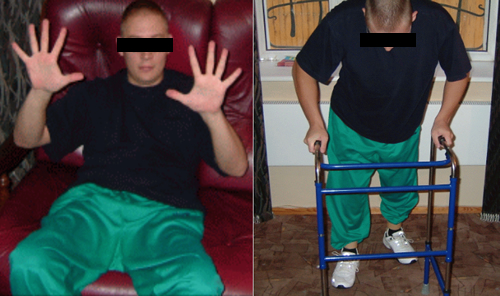
Рисунок 6. Пациент З полностью восстановил двигательную активность в руках, передвигается с опорой.
Пациент Т, 25 лет во время автокатастрофы получил взрывной перелом Th 6 позвонка с компрессией спинного мозга. К моменту начала трансплантационного лечения давность травмы составляла 4 месяца.
Состояние до трансплантационного лечения: нижняя вялая параплегия; глубокое нарушение всех видов чувствительности с сегмента Th5 по проводниковому типу; мочеиспускание через цистостому. По данным МРТ на уровне Th 6 сегмента обнаружена интрамедуллярная киста размером 3.0 × 0.5 см; на уровне Th7-Th9 спинной мозг неоднороден по структуре, определялись участки размером до 0.7 см, имеющие повышенную интенсивность в режиме T2.
Лечение: операция (разрушение кисты и имплантация клеточного трансплантата в место спинального дефекта) плюс 2 субарахноидальные клеточные трансплантации. Состояние через 2 года после лечения: все виды чувствительности восстановлены полностью; восстановлены функций тазовых органов; пациент обслуживает себя в полной мере, передвигается самостоятельно без костылей и посторонней помощи.
Пациент К, 52 года, в результате автодорожной аварии получил спинальную травму на уровне С3-С6 позвонков.
Состояние до трансплантационного лечения: синдром полного перерыва спинного мозга: тетраплегия, нарушение всех видов чувствительности с С5 сегмента, нарушение функций тазовых органов. На МРТ: на протяжении от С2 до С5 сегментов в центральных отделах спинного мозга определялся очаг ушиба размером 5.8 × 0.3 см с кистообразованием (см. рисунок 7 А).
Лечение: три субарахноидальные клеточные трансплантации с интервалом в 14 дней.
Через 44 дня после клеточной трансплантации на МРТ в месте ушиба визуализировалось гетерогенное образование (возможно киста с клеточным содержимым) (см. рисунок 7 B). Через 4 года видимых признаков повреждения спинного мозга обнаружено не было (см. рисунок 7 С);
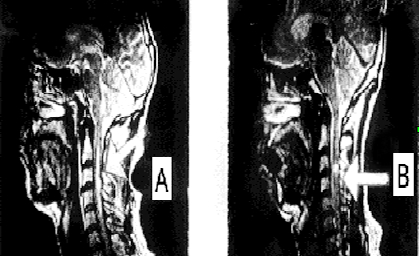
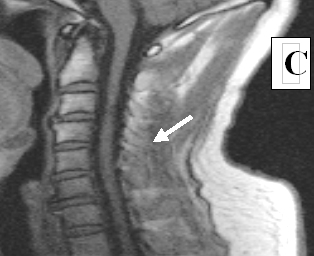
Рисунок 7. МРТ изображение пациента К до лечения (А), через 44 дня (B) и 4 года (С) после трансплантационного лечения.
В течение 4 лет у больного постепенно происходило восстановление функций спинного мозга. В конечном итоге: все виды чувствительности и функции тазовых органов восстановлены в полной мере; сила в руках достигает 5 баллов; уровень двигательной активности в нижних конечностях позволяет пациенту передвигаться с посторонней помощью без опоры (см. рисунок 8). Пациент полностью обслуживает себя, работает на компьютере.
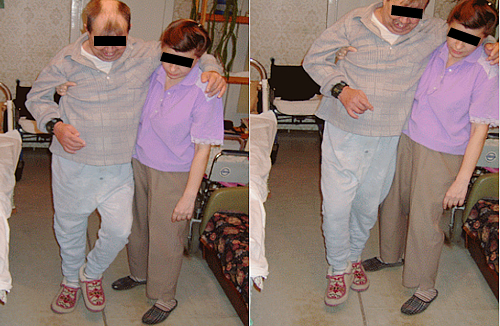
Рисунок 8. Пациент К ходит с посторонней помощью без дополнительных приспособлений.
Пациент С., 18 лет, во время ныряния в воду получил колиновидный перелом-вывих С5 позвонка. Давность травмы к моменту начала трансплантационного лечения 1.5 года.
Состояние до трансплантационного лечения: тетраплегия с нарушениями всех видов чувствительности с Th1 сегмента и задержкой мочеиспускания. По данным МРТ выявлена интрамедуллярная киста на уровне С5-С6 сегментов, перекрывающая на ¾ поперечник спинного мозга (см. рисунок 9 А).
Лечение: операция (разрушение кисты и имплантация клеточного трансплантата) плюс 2 субарахноидальные клеточные трансплантации.
Через 2 года после лечения: сила в кистях 4 балла; присутствует тактильная чувствительность и мышечно-суставное чувство справа; отмечено активное сокращение мышц бедер; мочеиспускание самостоятельное, контролируемое; пациент способен работать на компьютере, может стоять на коленях, опираясь руками об пол. На МРТ отмечено отсутствие интрамедуллярной кисты и восстановление целостности спинного мозга (см. рисунок 9).
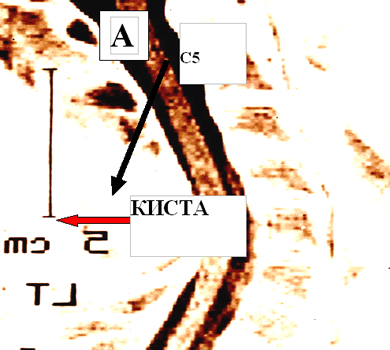
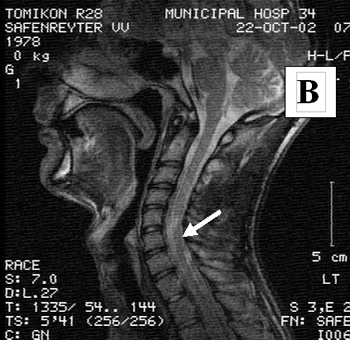
Рисунок 9. МРТ изображение пациента С до (А) и через 2 года (В) после трансплантационного лечения.
Пациент В, 23 года, получил травму спинного мозга на уровне сегмента С5 в результате автодорожной катастрофы. К моменту начала трансплантационного лечения давность травмы 3 года.
Состояние до трансплантационного лечения: верхний парапарез (сила в дистальных отделах рук до 2 баллов), нижняя параплегия; нарушение всех видов чувствительности ниже уровня поражения; нарушение функции тазовых органов. По данным МРТ на уровне поражения визуализировалась киста.
Лечение: операция (разрушение кисты и имплантация клеточного трансплантата) плюс 1 субарахноидальная клеточная трансплантация.
Состояние через 1.5 года после лечения: На МРТ место, где ранее визуализировалась киста, большей частью заполнено нервной тканью (см. рисунок 10); чувствительность и функции тазовых органов восстановлены; сила в правой руке 5 баллов, в левой 3 балла; может писать, работать на компьютере, водить автомобиль (см. рисунок 11).
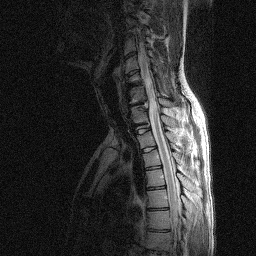
Рисунок 10. МРТ изображение пациента В через 1.5 года после трансплантационного лечения.


Рисунок 11. Пациент В пишет, работает на компьютере, водит автомобиль.
Пациентка К, 18 лет, получила повреждение спинного мозга на уровне С6 вследствие автодорожной катастрофы. К моменту начала трансплантационного лечения давность травмы 2 года.
Состояние до трансплантационного лечения: верхний парапарез (сила до 2 баллов), нижняя параплегия; нарушение всех чувствительности ниже уровня поражения; нарушение функции тазовых органов.
Лечение: операция (разрушение кисты и имплантация клеточного трансплантата) плюс 2 субарахноидальные клеточные трансплантации.
Cостояние через 1 год после лечения: чувствительность и функций тазовых органов восстановлены полностью; может пользоваться столовыми приборами, писать, вязать, рисовать картины, стоять с опорой, передвигаться в фиксирующих ходунках (см. рисунок 12).
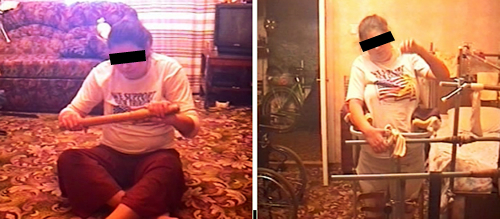
Рисунок 12. Пациентка К полностью восстановила двигательную активность в руках, способна стоять с опорой и передвигаться в фиксирующих ходунках.
